La grossesse
🤰 La grossesse est un grand moment dans la vie d’une femme, d’autant plus lorsqu’il s’agit de la première fois.
C’est ce moment magique où l’on réalise qu’un petit être est en train de grandir, que la vie se forme doucement à l’intérieur de soi, ce n’est plus un mais deux cœurs qui battent à l’unisson.
Le suivi de grossesse
Attendre un bébé, c’est un peu comme préparer une grande aventure. Il y a de l’excitation, parfois un peu d’appréhension, et surtout beaucoup de rendez-vous pour s’assurer que tout se passe bien. En France, le suivi de grossesse est bien organisé, avec un calendrier clair qui accompagne la future maman tout au long de la grossesse.
👩⚕️ Les échographies de grossesse
La 1re échographie (T1), aura lieu entre la 11ème et 13ème semaine d’aménorrhée.
C’est la toute première rencontre avec Bébé, elle permet de vérifier sa vitalité, sa position, de dater la grossesse avec précision mais aussi de dépister certaines anomalies précoces. On y mesure aussi la clarté nucale, utile pour le dépistage de la trisomie 21.
La 2ème échographie (T2), aura lieu entre la 22ème et 24ème semaine d’aménorrhée.
On l’appelle souvent « l’échographie morphologique ». Elle permet d’examiner Bébé de la tête aux pieds : cerveau, cœur, reins, membres… tout est passé en revue. C’est aussi souvent le moment où l’on découvre (si on le souhaite) le sexe de l’enfant.
La 3ème échographie (T3), aura lieu entre la 31ème et 34ème semaine d’aménorrhée.
Elle permet de vérifier la croissance de Bébé, sa position dans l’utérus et de repérer d’éventuelles anomalies tardives. On évalue aussi la quantité de liquide amniotique et l’état du placenta.
🗓️ Les rendez-vous avec la sage-femme
Tout au long de la grossesse, sept consultations prénatales sont prévues et prises en charge à 100 %. Elles seront généralement assurées par une sage-femme.
Ces consultations sont là pour répondre aux questions (et parfois aux inquiétudes), donner des conseils sur l’alimentation, l’activité physique, le sommeil et surtout pour se préparer en douceur à l’accouchement.
La sage-femme est un peu la copilote bienveillante de cette aventure, toujours là pour écouter et guider.

Pendant ces séances, plusieurs thèmes seront abordés
Les contractions :
- Comment les identifier ?
- Comment les gérer ?
- Quand partir à la maternité ?
- Comment le co-parent peut aider ?
L’accouchement :
- L’accouchement par voie basse.
- La césarienne.
- La péridurale.
- La délivrance.
La respiration :
- Comment respirer pendant les contractions ?
- Comment respirer pendant l’accouchement ?
Le retour à domicile :
- Le séjour à la maternité.
- Le couchage.
- Les pleurs.
- Le sommeil.
- Les biberons.
- Comment prendre ses marques ?
L’allaitement maternel :
- Comment allaiter ?
- Fonctionnement des phases de lactation.
Le bien-être
- En général, une activité de détente physique et/ou psychologique vous sera proposée.
Les informations ci-dessus sont données à titre indicatif, car chaque sage-femme adapte ses séances selon ses propres méthodes.
🔬 Les tests et examens : pour garder l’œil sur la santé
🔹 Dépistage de la trisomie 21
Entre la 11ème et la 13ème semaine, un test combiné « échographie + prise de sang » évalue la probabilité. Aujourd’hui, un test ADN libre circulant (dépistage non invasif) peut être proposé si nécessaire.
🔹 Test de dépistage du diabète gestationnel
Entre la 24ème et la 28ème semaine, ce test est recommandé pour certaines futures mamans (facteurs de risque, antécédents…). Il consiste à faire plusieurs prises de sang après ingestion d’une boisson sucrée pour vérifier l’évolution du taux de glycémie.
🔹 Analyses d’urine
Tous les mois, pour dépister une infection urinaire silencieuse (fréquente pendant la grossesse) ou une accumulation de protéines dans l’urine, signe possible de prééclampsie.
🔹 Sérologies : toxoplasmose et rubéole
Si la future maman n’est pas immunisée contre la toxoplasmose, une prise de sang est faite chaque mois pour vérifier l’absence de contamination.
La sérologie rubéole est vérifiée en début de grossesse.
🔹 Autres examens
- Bilan sanguin au 1er trimestre :
- Groupe sanguin
- Recherche d’anticorps
- Sérologie syphilis
- VIH
- Hépatite B et C.
- Surveillance de la tension artérielle et du poids à chaque consultation.
- Test de dépistage de l’anémie (fer) selon les besoins.

La durée de la grossesse et la date d'accouchement
Après un test de grossesse positif, une question vient naturellement à l’esprit : quand aura lieu la naissance ? Déterminer une date précise est cependant plus complexe qu’il n’y paraît. Voici les principales informations à connaître.
🗓️ Calcul de la durée de la grossesse
Comme il est rarement possible de connaître avec précision le jour exact de la fécondation, les professionnels de santé utilisent une méthode standard : le calcul en semaines d’aménorrhée, c’est-à-dire en semaines sans menstruation.
Le point de départ correspond au premier jour des dernières règles. Cette méthode ajoute donc environ 14 jours à la durée réelle de la grossesse. En pratique, cela signifie qu’au moment du calcul, vous n’êtes pas encore enceinte pendant les deux premières semaines, la fécondation survient généralement autour de la 3ème semaine de grossesse.
🔹 Quelle est la durée d’une grossesse ?
Traditionnellement, une grossesse est estimée à 280 jours, soit 40 semaines. Toutefois, des recherches récentes montrent qu’elle pourrait être légèrement plus longue :
- Pour une première grossesse, la moitié des femmes accouchent après 40 semaines et 5 jours.
- Pour une deuxième grossesse, la durée moyenne est de 40 semaines et 3 jours.
Certaines grossesses peuvent aussi se prolonger davantage. Par exemple, un quart des femmes enceintes de leur premier enfant accouchent après 41 semaines et 2 jours. En pratique, les médecins n’attendent généralement pas au-delà de 41 à 42 semaines avant de proposer un déclenchement, car les risques liés à une grossesse prolongée dépassent ceux de l’induction.
C’est pourquoi les professionnels parlent toujours en semaines, et non en mois, car cette mesure est plus précise.
- 1er trimestre : de la fécondation à 14 semaines
- 2ème trimestre : de 15 à 28 semaines
- 3ème trimestre : de 29 semaines jusqu’à l’accouchement
🔹 Comment calcule-t-on la date d’accouchement ?
En suivi de grossesse, la date prévue d’accouchement est estimée à 40 semaines après le premier jour des dernières règles.
Ainsi, les deux premières semaines sont comptabilisées dans la grossesse, même si la fécondation n’a généralement lieu qu’à la 3ème semaine. Par exemple, à « 20 semaines de grossesse », on parle en réalité de 20 semaines depuis le premier jour des dernières menstruations.
🧮 La règle de Naegele : une méthode ancienne
La règle de Naegele, formulée en 1744, consiste à ajouter 7 jours à la date des dernières règles, puis à compter 9 mois.
Mais cette méthode comporte plusieurs limites :
- Les mois n’ont pas tous la même durée (28 à 31 jours).
- Les cycles menstruels varient : beaucoup de femmes ont des cycles plus longs que 28 jours.
- L’ovulation ne survient pas toujours le 14ème Seules 10 % des femmes ovulent précisément à cette date.
- Certaines femmes ne se rappellent pas avec certitude la date exacte de leurs dernières menstruations.
- Les spermatozoïdes peuvent survivre 5 à 7 jours, ce qui complique encore le calcul.

En conséquence, la date prévue reste une estimation : seuls 4 % des bébés naissent exactement à cette date. Il est donc plus juste de parler d’une période prévue d’accouchement.
🔹 La fiabilité des outils de calcul
- Roulettes de calcul : souvent distribuées par l’industrie pharmaceutique, elles ne sont pas fiables à 100 %. D’une roulette à l’autre, on peut observer jusqu’à 5 jours d’écart.
- Calculatrices en ligne : plus pratiques et généralement précises si elles se basent sur 40 semaines.
🔹 L’apport de l’échographie
L’échographie du 1er trimestre est la méthode la plus fiable pour dater une grossesse, car le développement des bébés est très similaire à ce stade.
La gynécologue mesure la taille de l’embryon (de la tête au coccyx), ce qui permet d’estimer avec précision la durée de la grossesse.
Si la date obtenue par échographie diffère de plus de 7 jours par rapport au calcul basé sur les règles, le médecin ajustera la date prévue d’accouchement. Après 12 à 20 semaines, une différence de plus de 10 jours est nécessaire pour envisager une modification.
🔹 Les tests de grossesse et la datation
Certains tests indiquent le nombre de semaines depuis la conception (1-2, 2-3 ou plus de 3 semaines). Les études fournies par les fabricants suggèrent une fiabilité comparable à l’échographie, mais ces résultats n’ont pas encore été confirmés par des recherches indépendantes.
Les échographies
L’échographie est un examen médical qui utilise les ultrasons pour visualiser le bébé à l’intérieur de l’utérus. Pour les futurs parents, c’est souvent un moment très attendu, car il permet de voir le bébé pour la première fois et de mieux réaliser sa présence.
🔹 L’échographie du 1er trimestre (T1)
La première échographie est recommandée entre la 11ème et 13ème semaine d’aménorrhée.
Elle sert principalement à :
- Déterminer l’âge exact du fœtus en mesurant la distance entre sa tête et son coccyx.
- Confirmer la date prévue d’accouchement, surtout si les dernières règles sont incertaines ou si le cycle est irrégulier.
- Permet de prendre la mesure de la clarté nucale (épaisseur derrière la nuque du fœtus). Combinée à une prise de sang, elle permet d’estimer le risque de certaines anomalies chromosomiques comme la trisomie 21.
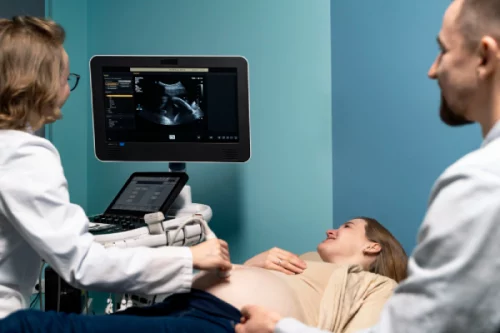
🔹 L’échographie du 2ème trimestre (T2)
La deuxième échographie est recommandée entre la 22ème et 24ème semaine d’aménorrhée. Souvent appelée échographie morphologique, elle a pour but de vérifier le développement global du bébé et de repérer d’éventuelles anomalies.
Elle permet d’observer :
- Les principaux organes (cœur, reins, foie, cerveau, estomac, vessie, etc.).
- La croissance du bébé selon son âge.
- Le nombre d’embryons (grossesse simple ou multiple).
- La position du placenta et du fœtus.
- La longueur du col de l’utérus.
C’est aussi au cours de cet examen que l’on peut, si vous le souhaitez, connaître le sexe du bébé, même si une petite marge d’erreur existe. Si vous préférez garder la surprise, signalez-le à votre gynécologue avant le début de l’échographie.
🔹 L’échographie du 3ème trimestre (T3)
La troisième échographie peut être proposée entre la 31ème et 34ème semaine d’aménorrhée. Elle n’est pas systématique, mais certains centres hospitaliers peuvent la proposer.
Elle permet de vérifier :
- La croissance du bébé.
- La position du placenta.
- La quantité de liquide amniotique.
- La présentation du fœtus (tête en bas, siège, etc.).
Le liquide amniotique
Tout au long de la grossesse, Bébé évolue dans un environnement protecteur : « le liquide amniotique ». Ce liquide, contenu dans une fine membrane appelée « sac amniotique », forme une véritable poche de sécurité à l’intérieur de l’utérus.
Il joue un rôle essentiel, il maintient une température stable, protège Bébé des chocs et limite les risques d’infections, tout en lui offrant la liberté de bouger et de se développer harmonieusement.
Le liquide amniotique lui apporte également de l’eau et certains nutriments. Toutefois, la majorité des éléments indispensables à sa croissance provient du sang maternel, transmis par le cordon ombilical.
Au moment de l’accouchement, « la poche des eaux » se rompt naturellement, libérant environ un litre de ce liquide amniotique.
🔹 Perte du liquide amniotique
Il peut être difficile de distinguer une véritable perte de liquide amniotique de simples sécrétions vaginales ou de petites fuites urinaires. Pourtant, cette distinction est importante, une perte de liquide amniotique avant 37 semaines de grossesse peut représenter un risque pour le bébé, car elle peut indiquer que le travail a commencé.
🔹 Comment savoir s’il s’agit bien de liquide amniotique ?
Pour vérifier, placez une serviette hygiénique et poursuivez vos activités pendant environ 30 minutes, si la serviette devient rapidement humide et lourde, il s’agit probablement de liquide amniotique et si ce n’est pas le cas, il est plus probable que ce soit des sécrétions vaginales ou de l’urine.
Lorsque la poche des eaux se rompt partiellement, l’écoulement peut être plus discret et difficile à identifier. Soyez attentive à certains signes :
- Les pertes de liquide amniotique sont claires, fluides, sans odeur et souvent continues, comme de l’eau.
- Elles peuvent s’intensifier lorsque vous changez de position ou lorsque Bébé bouge.
En cas de doute, il est toujours préférable de contacter ou de vous rendre directement à la maternité où vous devez accoucher. Un professionnel de santé pourra confirmer la nature de vos pertes grâce à un test. Si la perte de liquide est avérée, une hospitalisation sera généralement nécessaire, même en l’absence de contractions.
🔹 Et après la rupture des membranes ?
Dans la plupart des cas, les contractions apparaissent dans les heures qui suivent la rupture des membranes. Si ce n’est pas le cas, l’équipe médicale pourra proposer de déclencher le travail. Cette décision dépend notamment de l’avancée de la grossesse :
- À terme : si les contractions n’ont pas débuté spontanément dans les 24 heures suivant la perte des eaux, le déclenchement est recommandé afin de réduire les risques d’infection et de césarienne.
- Avant terme : les médecins tenteront de prolonger la grossesse autant que possible, tout en assurant la sécurité de la mère et du bébé.
- Cas particulier : si la maman est porteuse du streptocoque B, le déclenchement pourra être proposé plus tôt pour protéger le bébé.
C’est pourquoi, en cas de perte des eaux, il est conseillé de se rendre à l’hôpital dans les deux heures afin d’assurer une prise en charge rapide et adaptée.
🔹 Différencier avec d’autres pertes
- Sécrétions vaginales : elles deviennent souvent plus abondantes et liquides en fin de grossesse, ou par temps chaud. Elles peuvent mouiller les sous-vêtements mais ne sont pas continues. En revanche, si elles changent d’aspect (couleur, texture mousseuse, odeur désagréable) ou provoquent des démangeaisons, il faut consulter car cela pourrait indiquer une infection.
- Bouchon muqueux : il s’agit d’une sécrétion gélatineuse ressemblant à du blanc d’œuf, parfois teintée de sang rosé. Il protège l’utérus pendant la grossesse. Sa perte, souvent observée après la 35ème semaine, signifie simplement que le col commence à se préparer. Cela ne veut pas dire que l’accouchement est immédiat. Il n’est donc pas nécessaire d’aller à l’hôpital pour ce seul signe.
- Fuites urinaires : fréquentes en fin de grossesse, elles surviennent lors d’un effort, d’un éternuement ou d’une toux, et s’arrêtent une fois la vessie vide. L’odeur caractéristique de l’urine permet souvent de les distinguer.
Saignements durant la grossesse
🔹 Avant 14 semaines
En début de grossesse, il n’est pas rare d’observer de petits saignements 🩸, cela concerne environ 1 femme enceinte sur 4 au premier trimestre.
Dans la majorité des cas, ces pertes de sang sont peu abondantes, de courte durée et ne s’intensifient pas. La grossesse se poursuit alors normalement, sans conséquence pour la maman ou le bébé.
Les causes exactes ne sont pas toujours identifiables, mais certaines situations peuvent expliquer ces saignements :
- Saignements d’implantation (nidation) : ils surviennent très tôt, lorsque l’embryon s’installe dans l’utérus. Ils sont normaux et peuvent être confondus avec de courtes règles.
- Col fragile : durant la grossesse, le col de l’utérus est très vascularisé et donc plus sensible. Un léger saignement peut ainsi apparaître après un examen gynécologique ou une relation sexuelle. Ces pertes ne sont pas inquiétantes.
🩺 Quand consulter ?
Si la présence de sang vous inquiète, s’intensifie ou s’accompagne de symptômes inhabituels, il est recommandé de consulter. Votre professionnel de santé pourra poser des questions, réaliser un examen et déterminer la conduite à suivre.
👉 À noter : les femmes ayant un groupe sanguin négatif (A-, B-, AB-, O-) peuvent nécessiter une injection d’anticorps.
Dans certains cas, les saignements peuvent signaler une complication comme une fausse couche, un décollement du placenta ou une grossesse ectopique (extra-utérine). Statistiquement, environ 50 % des femmes présentant des saignements précoces font une fausse couche, soit environ 1 grossesse sur 6.
🚨 Consultez en urgence si vous présentez :
- Étourdissements ou perte de connaissance.
- Fièvre.
- Douleur intense localisée d’un côté du ventre.
- Douleurs aux épaules.
- Saignements abondants imbibant 2 serviettes en une heure, pendant 2 à 3 heures consécutives.
🔹 Après 14 semaines
Au deuxième et troisième trimestres, tout saignement vaginal doit être considéré comme un signal d’alerte et nécessite une consultation médicale rapide.
Même si certains cas restent bénins (comme après un examen gynécologique ou un rapport sexuel), un suivi médical est indispensable pour identifier l’origine du saignement. Une échographie peut être proposée pour en déterminer la cause.
Les origines possibles incluent :
- Un décollement placentaire.
- Des saignements liés au placenta.
- Une dilatation du col de l’utérus.
- Un traumatisme vaginal.
Lorsque le placenta est impliqué, des complications peuvent survenir, d’où l’importance d’un suivi attentif.
En cas d’urgence ou de doute, rendez-vous sans attendre à l’hôpital pour garantir votre sécurité et celle de votre bébé.
Peurs courantes et anxiété pendant la grossesse
La grossesse n’est pas toujours une période joyeuse. Le corps change, les émotions se bousculent et de nouvelles responsabilités se profilent. Il est donc tout à fait normal de ressentir de l’anxiété au cours de cette grande étape de vie.
🔹 Une période riche en émotions et en question
La grossesse est un moment de bouleversements physiques, psychologiques et affectifs. Les hormones jouent aussi un rôle, elles peuvent accentuer la sensibilité et rendre certaines femmes plus sujettes à l’anxiété.
Même lorsque la grossesse est désirée et préparée, des inquiétudes peuvent surgir. La perspective de devenir parent, les souvenirs liés à sa propre enfance ou encore le lien avec sa mère sont autant de réflexions qui peuvent nourrir les peurs, mais aussi permettre de grandir et de se préparer à ce nouveau rôle.
Selon les études, une grande proportion de futures mamans avouent ressentir des peurs pendant leur première grossesse. Ces préoccupations varient au fil des trimestres :
- Au 1er trimestre, la crainte de perdre le bébé est fréquente.
- Au 3ème trimestre, c’est la peur de l’accouchement qui prend souvent le dessus.
L’anxiété n’est pas toujours négative : elle peut même avoir un côté protecteur, car elle pousse à éviter certains comportements à risque et à se préparer à l’arrivée du bébé. L’objectif n’est donc pas de supprimer toute inquiétude, mais d’apprendre à mieux la gérer.

🔹 Les peurs les plus fréquentes :
La peur de perdre le bébé ou qu’il ne soit pas en bonne santé
C’est l’une des inquiétudes les plus courantes. Certaines femmes redoutent que la grossesse ne se déroule pas comme prévu ou que leur bébé ait des problèmes de santé. Ces craintes peuvent être renforcées si la maman a déjà vécu une fausse couche, un accouchement prématuré ou des difficultés de fertilité.
La multiplication des examens médicaux peut aussi accentuer l’anxiété, surtout lorsqu’il faut attendre les résultats.
Pour se rassurer, il est utile de se rappeler que la très grande majorité des grossesses aboutissent à la naissance d’un bébé en bonne santé. Des exercices de respiration, des moments de détente et des activités agréables peuvent aider à apaiser l’esprit.
La peur de ne pas retrouver son corps d’avant
La grossesse entraîne des changements physiques rapides et parfois déstabilisants. Certaines femmes craignent de ne plus se sentir séduisantes ou de ne jamais retrouver leur silhouette d’avant.
Il est important de garder en tête que le corps a besoin de temps pour se remettre de cette expérience intense. Bienveillance envers soi-même, alimentation équilibrée et activité physique douce seront de précieux alliés pour retrouver confiance et vitalité.
La peur d’accoucher
À l’approche de la naissance, l’anxiété augmente presque toujours un peu. Environ 1 femme sur 5 reconnaît avoir peur d’accoucher, et une minorité vit même une véritable phobie.
Lors d’une première grossesse, c’est surtout la peur de l’inconnu et de la perte de contrôle qui domine.
Lors des grossesses suivantes, les craintes peuvent être liées à un souvenir douloureux ou, au contraire, à l’incertitude d’une nouvelle expérience, même si la précédente s’est bien passée.
La douleur, la perte de contrôle émotionnel ou encore les histoires négatives entendues dans l’entourage alimentent souvent cette peur.
Pour la gérer, il est conseillé de s’informer (cours prénataux, discussions avec le médecin ou la sage-femme), de parler de ses craintes avec des personnes de confiance et de pratiquer des exercices de relaxation ou de visualisation. Rappelons qu’il n’existe pas une seule « bonne façon » d’accoucher, chaque femme fait de son mieux.
La peur de ne pas être une « bonne mère »
De nombreuses femmes se demandent si elles sauront s’occuper de leur enfant, l’aimer suffisamment ou assumer leur nouveau rôle.
Le lien parent-enfant ne se crée pas en un instant, il se construit progressivement, jour après jour, au fil des moments passés ensemble. La grossesse n’est que le début de ce lien unique.
Pour atténuer cette inquiétude, il peut être rassurant de prévoir un peu d’aide pour les premières semaines, de s’informer sur l’allaitement et les soins au bébé, et de garder en tête qu’il est normal de se sentir parfois dépassée.
Les seins durant la grossesse
Les seins figurent parmi les premières parties du corps à se transformer pendant la grossesse. Pour beaucoup de femmes, c’est même l’un des premiers signes visibles. Ces changements ne sont pas anodins, ils préparent déjà le corps à l’allaitement. Entre le 4ème et le 6ème mois, il est possible que les seins commencent à produire du lait.
🔹 Une poitrine plus volumineuse et sensible
Dès le 1er trimestre, les hormones transforment l’aspect et la sensibilité des seins :
- La progestérone stimule la croissance des glandes mammaires (là où sera produit le lait).
- L’œstrogène favorise le développement des canaux qui transporteront ce lait.
Ces transformations entraînent un gonflement progressif, une lourdeur et parfois une sensibilité accrue (picotements, démangeaisons, sensations de brûlure). Cette gêne tend généralement à diminuer au fil de la grossesse.
À partir de la 16ème semaine, les besoins accrus en sang (le volume sanguin augmente de près de 50 %) rendent les veines des seins plus visibles. La croissance rapide peut aussi provoquer l’apparition de vergetures, particulièrement vers le 6ème ou 7ème mois. Elles s’atténuent avec le temps, même si elles ne disparaissent pas toujours complètement. Des crèmes et des huiles peuvent être utilisées pour limiter l’apparition des vergetures.
Si vous avez déjà subi une chirurgie mammaire ou une blessure au sein, il peut être utile de consulter une conseillère en lactation durant la grossesse pour anticiper un éventuel impact sur l’allaitement.
🔹 Les changements des mamelons et des aréoles
Pendant le 2ème et le 3ème trimestre, les aréoles (zone entourant le mamelon) deviennent plus foncées et légèrement plus larges. De petites bosses, appelées tubercules de Montgomery, apparaissent, elles produisent une substance naturelle qui lubrifie la peau et dont l’odeur rappelle le liquide amniotique, guidant ainsi le nouveau-né vers le sein.
Les mamelons ont aussi tendance à ressortir davantage, ce qui facilite la mise au sein après la naissance. Certains experts estiment que tous ces changements visent à aider le bébé à repérer et attraper plus facilement le mamelon.
Si une bosse apparaît dans un sein, il s’agit le plus souvent d’un canal de lait bouché. Bien que bénin, il est conseillé d’en parler à son médecin pour vérifier.

🔹 L’écoulement de colostrum
Dès le 4ème mois, un liquide jaune orangé appelé colostrum peut s’écouler spontanément des mamelons, surtout après une stimulation. Riche en anticorps, il constitue le tout premier lait que recevra le bébé et joue un rôle majeur dans la protection contre les infections.
Certaines femmes ne constatent aucun écoulement durant leur grossesse, cela est tout à fait normal et ne préjuge en rien du bon déroulement de l’allaitement.
🔹 Comment rester confortable ?
À mesure que les seins gagnent en volume (parfois 1 à 2 tailles de bonnet supplémentaires), un soutien adapté devient indispensable :
- Préférez un soutien-gorge sans armatures, avec des bretelles larges et un bon maintien.
- Les brassières de sport ou d’allaitement sont souvent les plus confortables.
- Porter une brassière la nuit peut aussi être utile si les seins deviennent lourds.
Pour soulager la peau sensible ou sujette aux démangeaisons :
- Évitez les douches très chaudes qui dessèchent la peau.
- Séchez doucement vos seins avec une serviette après le bain.
En cas d’écoulement de colostrum, utilisez des compresses d’allaitement en coton ou en papier (sans plastique) et changez-les régulièrement pour rester à l’aise.
